El càncer de vulva és una malaltia rara per la qual es formen cèl·lules malignes (canceroses) en els teixits de la vulva.
El càncer de vulva és una neoplàsia poc freqüent (3-5% càncers ginecològics), amb una incidència de 0,5-3 / 100.000 dones a l’any, sent el carcinoma de cèl·lules escamoses el tipus histològic més freqüent (90%).
Patologia típica de la menopausa (edat mitjana 68 anys). Augment incidència de VIN en les últimes dècades: segon pic d’edat als 50 anys. Dues vies de carcinogènesi diferents: El VIN diferenciat es relaciona amb la no relació amb el VPH i el VIN-HSIL amb el de VPH.
Principal factor pronòstic en el càncer de vulva és la metàstasi ganglionar, empitjorant el pronòstic a major nombre de ganglis afectes. La taxa d’afectació ganglionar engonal és del 36%.
Supervivència global és del 90% als 5 anys en estadis inicials i sense afectació ganglionar. Si ganglis inguinals afectes, la supervivència disminueix al 50%.
El càncer de vulva localment avançat suposa un terç de tots els casos de càncer de vulva. Més d’un 60% dels casos de càncer de vulva avançats es troben en estadi T2- FIGO.
Tractament: és fonamental la SELECCIÓ DE LES PACIENTS:
El tractament és quirúrgic (vulva / engonal) i / o radioteràpia (en un 25%), per què un terç dels casos es diagnostiquen en estadis III-IV per la demora per problemes socials o retard en el diagnòstic mèdic.
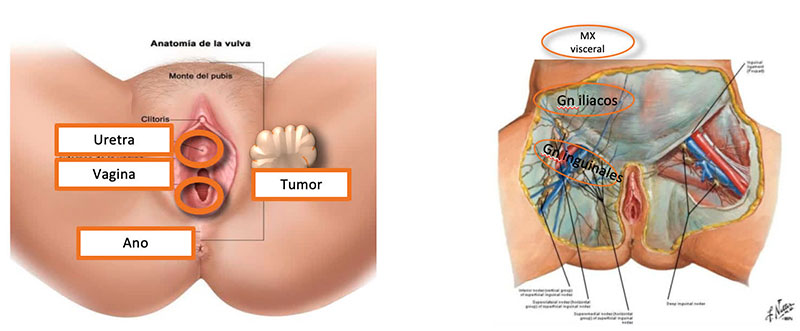
FOTO: Esquema per a la valoració clínica del càncer de vulva.
L’estadificació es realitza d’acord amb la FIGO i la classificació TNM. Els factors decisius són les troballes quirúrgiques i els resultats de l’anàlisi histopatològic de les peces quirúrgiques.
S’utilitzen quatre tipus de tractament:
- Cirurgia
- Radioteràpia
- Quimioteràpia
- Immunoteràpia
L’objectiu de la cirurgia és extreure tot el càncer de vulva sense afectar la funció sexual de la dona en la mesura del que sigui possible. Per al tractament de el càncer de vulva, s’utilitza un dels següents tipus de cirurgia:
- Escissió local àmplia: procediment quirúrgic per extirpar el càncer i part de el teixit normal que l’envolta.
- Escissió local radical: procediment quirúrgic per extirpar el càncer i una gran quantitat del teixit sa que l’envolta. De vegades també s’extirpen els ganglis limfàtics propers de l’engonal.
- Vulvectomia: procediment quirúrgic per extirpar una part de la vulva o tota la vulva.
- Vulvectomia radical modificada: cirurgia per extirpar la major part de la vulva. De vegades també s’extirpen els ganglis limfàtics propers.
- Vulvectomia radical: cirurgia per extirpar tota la vulva. També s’extirpen els ganglis limfàtics propers.
- Exenteració pelviana: procediment quirúrgic per extirpar el còlon inferior, el recte i la bufeta. També s’extirpen el coll uterí, la vagina, els ovaris i els ganglis limfàtics propers. Es fan obertures artificials (estomes) perquè l’orina i la matèria fecal passin a una bossa recol·lectora.
En els estadis inicials de la malaltia amb lesions úniques i d’una mida inferior als 2 cm està validada la tècnica del gangli sentinella. En cas contrari s’efectuaria la limfadenectomia regional engonal. Sempre cal valorar la mida i la ubicació del tumor (central o lateral) per determinar el tractament quirúrgic a efectuar.
Els estadis de la malaltia es defineixen per la classificació de la Federació Internacional de Ginecologia i Obstetrícia (FIGO):
Estadi I
A l’estadi I, el càncer ja està format. El tumor es troba sol a la vulva o al perineu (àrea entre el recte i la vagina). L’estadi I es divideix en els estadis IA i IB.
- A l’estadi IA, el tumor mesura 2 cm o menys, i està disseminat 1 mm o menys dins el teixit de la vulva o el perineu. El càncer no s’ha disseminat als ganglis limfàtics.
- A l’estadi IB, el tumor mesura més de 2 cm o s’ha disseminat més d’1 mil·límetre dins el teixit de la vulva o el perineu. El càncer no s’ha disseminat als ganglis limfàtics.
Estadi II
A l’estadi II, el tumor és de qualsevol mida i s’ha disseminat a la part inferior de la uretra, la part inferior de la vagina o l’anus. El càncer no s’ha disseminat als ganglis limfàtics.
Estadi III
A l’estadi III, el tumor és de qualsevol mida i és possible que s’hagi disseminat a la part inferior de la uretra, la part inferior de la vagina o l’anus. El càncer s’ha disseminat a un o més ganglis limfàtics propers. L’estadi III es divideix en els estadis IIIA, IIIB i IIIC.
- A l’estadi IIIA, es troba càncer en 1 o 2 ganglis limfàtics que mesuren menys de 5 mm, o en 1 gangli limfàtic que mesura 5 mm o més.
- A l’estadi IIIB, es troba càncer en 2 o més ganglis limfàtics que mesuren 5 mm o més, o en 3 o més ganglis limfàtics que mesuren menys de 5 mm.
- A l’estadi IIIC, el càncer es troba en els ganglis limfàtics i s’ha disseminat a la superfície externa dels ganglis limfàtics.
Estadi IV
A l’estadi IV, el tumor s’ha disseminat a la part superior de la uretra, la part superior de la vagina o a altres parts del cos. L’estadi IV es divideix en els estadis IVA i IVB.
A l’estadi IVA, es presenta una de les següents situacions:
El càncer s’ha disseminat a el revestiment de la part superior de la uretra, la part superior de la vagina, la bufeta o el recte, o el càncer s’ha enganxat a l’ilíac (os de la pelvis).
El càncer s’ha disseminat als ganglis limfàtics propers, i aquests no són mòbils o formen una nafra.
A l’estadi IVB, el càncer s’ha disseminat a ganglis limfàtics de la pelvis o a altres parts de el cos.
La recidiva es presenta abans dels 18 mesos de seguiment. Es xifra en un 30-42%. Pot ser de localització única vulvar (55% dels casos). Els principals factors de risc de recidiva són: Afectació ganglionar / Tumor residual / Edat i Estadi tumoral.
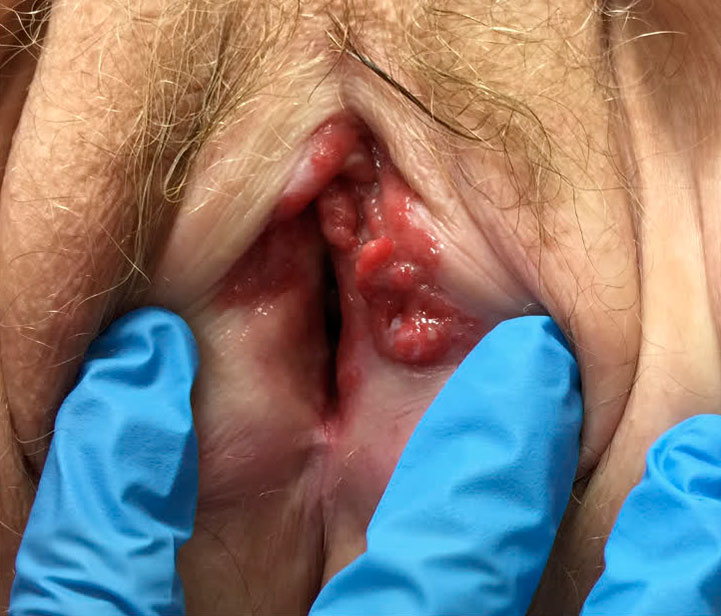
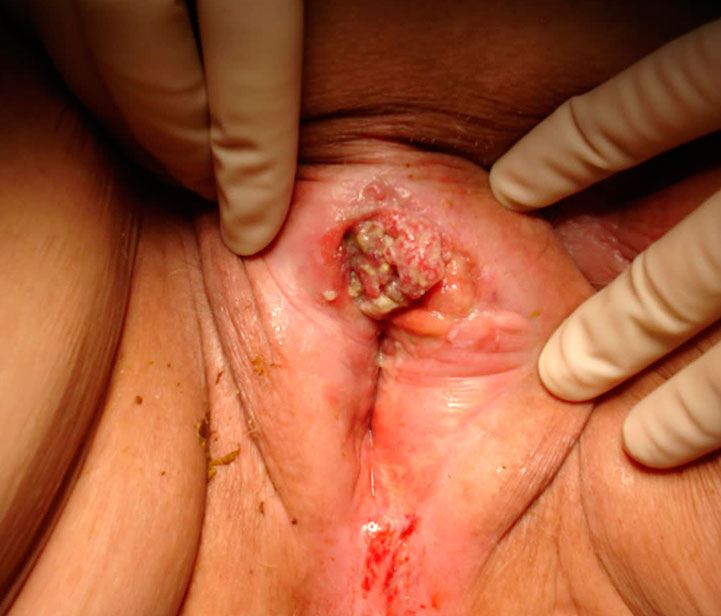
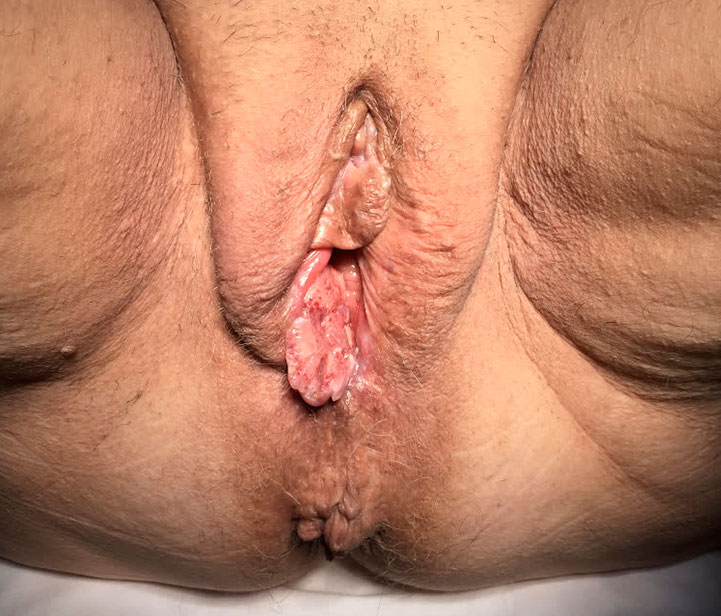
FOTO: Càncer de vulva en diferents localitzacions: A.lateral, B.central, C. inferior.
