 El càncer epitelial d’ovari és la quarta neoplàsia ginecològica, però al voltant del 50% de les morts per neoplàsies femenines són degudes al càncer epitelial d’ovari.
El càncer epitelial d’ovari és la quarta neoplàsia ginecològica, però al voltant del 50% de les morts per neoplàsies femenines són degudes al càncer epitelial d’ovari.
La majoria de les pacients es troben en un estadi avançat de la malaltia en el moment del diagnòstic, presentant una clínica molt difusa, sense cap simptomatologia específica. El diagnòstic de certesa només pot realitzar-se amb la biòpsia de l’extirpació quirúrgica de l’ovari i / o annex.
La supervivència global als 5 anys en el càncer epitelial d’ovari és del 49,7%. Les taxes de supervivència als 5 anys varien entre el 89,6% a l’estadi IA al18,6% a l’estadi IV de la FIGO.
La mortalitat de el càncer d’ovari s’ha mantingut relativament constant en els últims 30 anys, i el fet de la seva baixa incidència anual (40-50 per 100.000 dones-any) per a dones d’edat superior als 50 anys, crea una barrera important per a poder realitzar un eficaç diagnòstic precoç. La baixa prevalença del càncer epitelial d’ovari (40 / 100.000) en la població post menopàusica i l’absència d’una lesió precursora ben establerta i l’alt cost que suposa les actuacions quirúrgiques que deriven de l’aplicació d’un cribratge poblacional per a la detecció dels estadis inicials de el càncer d’ovari, limiten la pràctica d’un test de cribratge per a la població general.
Els factors etiològics que han presentat un risc per desenvolupar un càncer d’ovari són l’edat, la història familiar de càncer hereditari (englobats en 4 grans grups: Càncer d’ovari específic, Càncer d’ovari associat a càncer de mama, Síndrome de Lynch tipus II, Associació amb càncer endometrial), tipus histològic, infertilitat-nul·liparitat, endometriosi, hiperestrogenismes, tractaments hormonals substutius, tabac, obesitat i dietes riques en greixos.
Les mutacions genètiques BRCA1 i BRCA 2 augmenten el risc de càncer d’ovari al llarg de la vida del portador d’aquestes mutacions; per al BRCA1 s’estima el risc en un 60% als 80 anys i per al BRCA2 en un 27% fins als 80 anys. La ooforectomia profilàctica bilateral es recomana a pacients amb risc de patir un càncer d’ovari hereditari, doncs disminueix el risc de presentar aquesta malaltia. La reducció de el risc de càncer d’ovari s’ha estimat en un risc relatiu de 0,04 (IC 95% = 0,01-0,16).
La histologia més freqüent de el càncer d’ovari és la d’estirp epitelial amb una taxa propera a l’80%, amb predomini dels serosos-papil·lars. El càncer epitelial d’ovari presenta diferents subtipus histològics, fonamentalment el tipus serós, mucinos, endometrioide, cèl·lula clara, mixt i indiferenciat. Els subtipus histològics de càncer epitelial d’ovari es caracteritzen per ser heterogenis, per mostrar diferents fenotips i diferents caracteritzacions moleculars.
Els tumors del càncer epitelial d’ovari es classifiquen de la següent manera (La FIGO ha presentat la nova estadificació, que és vigent des del juny de 2013):
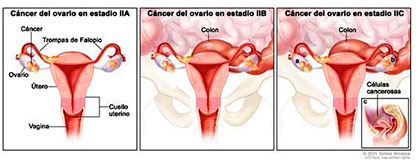
ESTADI I. És el que es troba limitat a un o als dos ovaris i / o amb afectació neoplàsica de el líquid del rentat peritoneal o ascític (estadi IA, IB, IC).
L’estadi IC es subdivideix en C1 (trencament per manipulació quirúrgica sense afectació de la càpsula per tumor), C2 (trencament de la càpsula de l’ovari abans de la cirurgia) i C3 (cèl·lules malignes en el rentat de peritoneu o en ascites).
ESTADI II. Estadi II de càncer d’ovari el tumor envolta a un o ambdós ovaris amb extensió pelviana (IIA en trompes o ovaris i IIB en altres teixits intrapelvians peritoneals.
ESTADI III. Estadi III de càncer d’ovari és aquell que envolta a un o ambdós ovaris amb metàstasis peritoneals confirmades microscòpicament fora de la pelvis i / o metàstasis ganglionars regionals. Les metàstasis de la càpsula hepàtica es classifiquen com estadi III.
- Estadi IIIA1: Metàstasis ganglionar retroperitoneal només.
- IIIA1 (i): metàstasi <10mm
- IIIA1 (ii): metàstasi> 10mm
- IIIA2: Afectació microscòpica extrapelviana peritoneal amb o sense afectació ganglionar retroperitoneal.
- Estadi IIIB: Metàstasi macroscòpica peritoneal fora de la pelvis d’una mida d’igual o menor a 2 cm, amb o sense afectació ganglionar retroperitoneal.
- Estadi IIIC: Metàstasi macroscòpica peritoneal fora de la pelvis d’una mida d’igual o menor a 2 cm, amb o sense afectació ganglionar retroperitoneal (incloent l’extensió de l’afectació de la càpsula hepàtica i melsa sense afectació intraparenquimatosa d’ambdós òrgans).
ESTADI IV. Estadi IV de càncer d’ovari és aquell el tumor afecta un o ambdós ovaris amb metàstasis a distància (excloses les metàstasis peritoneals).
- IVA: embassament pleural amb citologia positiva per a cèl·lules malignes.
- IVB: metàstasis intraparenquimatoses i metàstasis extraabdominals (per exemple ganglis inguinals).
Les dues armes terapèutiques que han demostrat millorar l’estadística de la taxa de supervivència de el càncer epitelial d’ovari avançat, són d’una banda l’extirpació o l’eliminació del tumor residual mitjançant cirurgia (cirurgia citorreductora màxima), i d’altra banda la quimioteràpia basada en la combinació de taxans i platins. La cirurgia recomanada és la laparotomia mitjana, però actualment també s’accepta la laparoscòpia (tractament dels estadis inicials, exploració de les possibilitats de la cirurgia i obtenció de biòpsies en els estadis avançats).
La cirurgia en el càncer epitelial d’ovari pot ser:
- Cirurgia de estadificació: és l’extirpació de tumor juntament amb altres teixits per conèixer la possible extensió de la malaltia oculta. Es realitzen rentats peritoneals per recollir mostra per a la citologia, o en casos d’ascites es pren mostra d’aquesta ascites. Exploració de la cavitat abdominal. Histerectomia total amb anexectomia bilateral, limfadenectomia ilíaca bilateral i para-aòrtica, omentectomia infracòlica, biòpsies peritoneals aleatòries o de zones sospitoses i apendicectomia (en tumors mucinosos).
- Cirurgia conservadora de la fertilitat: és la cirurgia que intenta preservar la funció reproductora i / o hormonal de la pacient en aquells casos de tumors inicials i amb desig genèsic de la pacient.
- Cirurgia de citorreducció primària: El principal objectiu d’aquesta cirurgia és la d’eliminar qualsevol nòdul tumoral i qualsevol metàstasi abans d’iniciar la quimioteràpia. En aquest tipus de cirurgia a vegades cal fer més procediments quirúrgics per aconseguir la citorreducció òptima, com poden ser les pelviperitonectomies, peritonectomies diafragmàtiques, reseccions d’intestí, fetge, melsa …
- Cirurgia citorreductora d’interval: és la intervenció realitzada en aquelles pacients després d’uns breus cicles de quimioteràpia neoadjuvant per impossibilitat de ressecar de forma inicial totes les tumoracions (habitualment de 3 a 4 cicles), amb resposta parcial i sense progressió de la malaltia, amb la intenció d’eliminar la màxima quantitat de tumor per facilitar la resposta a la quimioteràpia i disminuir la morbimortalitat quirúrgica primària.
- Cirurgia de citorreducció secundària, terciària o quaternària: és la cirurgia realitzada quan es diagnostica una recaiguda de la malaltia i es preveu que es podrà assolir l’objectiu principal com en la cirurgia primària: l’eliminació del tumor macroscòpic a la fi de la intervenció. Posteriorment sempre serà necessari realitzar una quimioteràpia o tractaments oncològics com la immunoteràpia o agents moleculars.
La quimioteràpia primària s’indica en els estadis inicials quan hi ha un risc important de recidiva (graus histològics indiferenciats, tipus histològics agressius) i en tots els estadis avançats, amb pauta de 6 cicles de taxans-platins cada tres setmanes.
Es recomana realitzar l’estudi genètic a qualsevol pacient diagnosticada de càncer d’ovari.
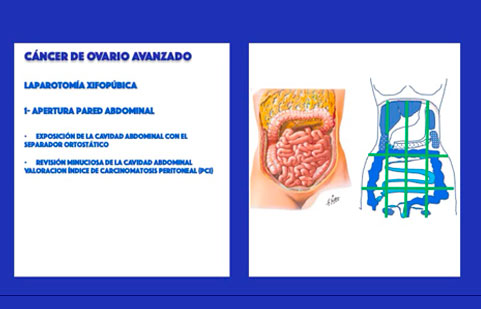
FOTO: Estadis avançats de càncer d’ovari. Valoració de la distribució de la càrrega tumoral a la cavitat abdominal (Índex de carcinomatosi peritoneal- PCI)
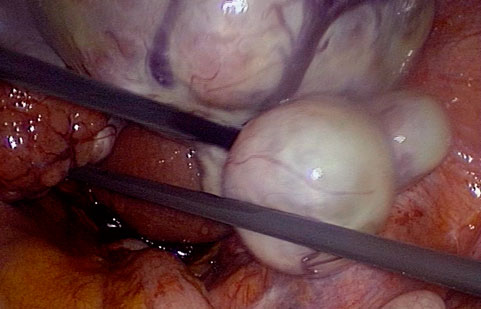
FOTO: Masses anexials sospitoses de malignitat prèvies a la biòpsia intraoperatòria, en fases inicials i avançades de la malaltia. A i B. Imatges laparoscòpiques. C i D Imatges laparotòmiques.
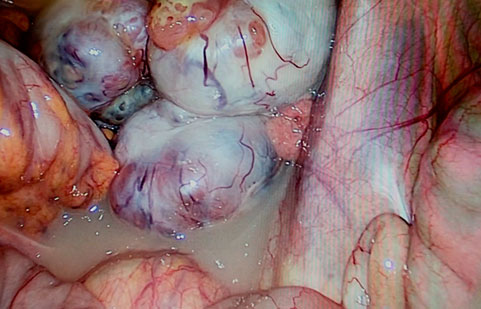
FOTO: Masses anexials sospitoses de malignitat prèvies a la biòpsia intraoperatòria, en fases inicials i avançades de la malaltia. A i B. Imatges laparoscòpiques. C i D Imatges laparotòmiques.
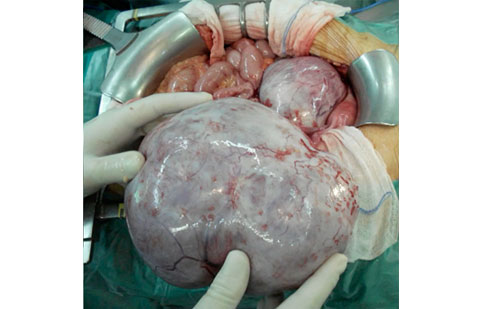
FOTO: Masses anexials sospitoses de malignitat prèvies a la biòpsia intraoperatòria, en fases inicials i avançades de la malaltia. A i B. Imatges laparoscòpiques. C i D Imatges laparotòmiques.
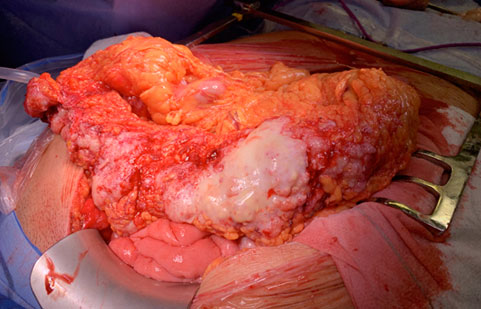
FOTO: Masses anexials sospitoses de malignitat prèvies a la biòpsia intraoperatòria, en fases inicials i avançades de la malaltia. A i B. Imatges laparoscòpiques. C i D Imatges laparotòmiques.
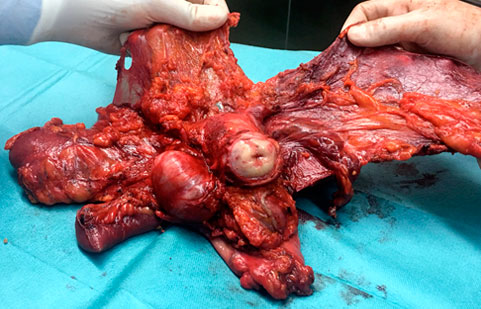
FOTO: Extirpació en bloc d’úter-anexos i recte-sigma i peritonectomíapèlvica en una cirurgia citorreductora primària d’un càncer d’ovari.
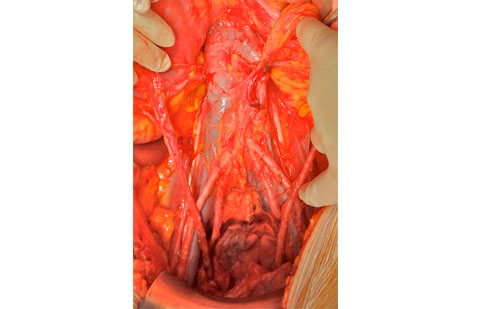
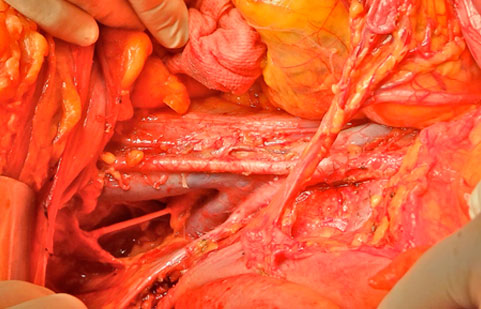
FOTO: Visió final de la limfadenectomia pelviana i para-aòrtica una cirurgia primària d’un càncer d’ovari.
