1.¿Qué caracteriza a este virus?
Su prevalencia, alto índice de transmisibilidad y el hecho de ser asintomático.
2.¿Cuál es su origen o causa?
Es una enfermedad de transmisión sexual (ETS), a diferencia de VIH por ejemplo, sólo de contacto, no hace falta intercambio de fluidos para adquirirlo.
3.¿Es una enfermedad contagiosa? ¿Cómo se transmite?
Al ser una Enfermedad de Transmisión Sexual, la más prevalente, se transmite mediante cualquier tipo de práctica sexual incluyendo el sexo oral y anal.

4.¿Cuál es su prevalencia?
El 80% de las personas sexualmente activas entran en contacto alguna vez en la vida. Bien es cierto que la infección es transitoria y no genera patología en el 85% de los casos.
La prevalencia global es del 14% en mujer adulta sana en España entre los 14 y 70 años, las prevalencias en varones todo y que son altas no se conocen con exactitud.
5.¿Afecta por igual a hombres y a mujeres y se desarrolla de igual forma?
Es una infección que afecta a los 2 géneros, si bien es verdad que el pool de patología asociada cuando se desarrolla, afecta principalmente a mujeres sobre todo a expensas del cáncer de cérvix y en menor medida el vaginal y vulvar. El anal y de cavidad orofaríngea afectaría a hombres y mujeres por igual.
6.¿Se da en alguna franja de edad determinada?
Al ser una ETS es especialmente prevalente en torno al debut sexual y especialmente preocupante en décadas medias de la vida, 40-60 años puesto que las infecciones se aclaran con mayor dificultad.
7.¿Cuáles son sus síntomas?
Excepto los genotipos que producen verrugas genitales que son únicamente 2 (existen más de 35 conocidos), el resto son totalmente asintomáticos.
8.¿En qué momento de nuestros síntomas o sospecha debemos acudir al médico?
La detección de VPH, al ser asintomática, se basa en la prevención.
Para su detección disponemos de pruebas fundamentalmente, la citología y la propia detección del virus (técnicas de biología molecular). Hasta el momento la primera es el gold estándar del cribaje de cáncer de cérvix uterino, en los próximos años será sustituida por la detección del virus.
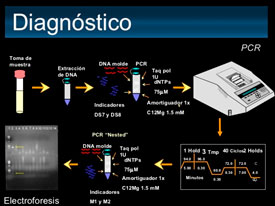
9. ¿Qué pruebas se realizan para confirmar la presencia del VPH?
Como se ha indicado tanto la citología como la detección viral en cérvix uterino mediante técnicas de biología molecular ( PCR) son las 2 pruebas de detección que utilizamos actualmente en la clínica diaria.
10.¿Cuál es su tratamiento?
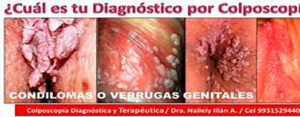
En principio salvo el tratamiento de los condilomas (verrugas genitales), que es laborioso por el alto número de recidivas, no disponemos de ninguna terapia eficaz.
11.¿Tiene curación o solo se tratan los síntomas?
Al ser asintomática no pueden tratarse. La mayoría de infecciones desaparecen sin desarrollar patología en término medio de 2 años.
12.¿Cuál es el principal peligro de esta infección?

El potencial oncogénico (de generar cáncer) que tienen algunos virus cuyas infecciones no se curan, el 16 y el 18 mayoritariamente, el cáncer al que con mayor frecuencia se asocian son el de cérvix uterino seguido del de ano, vagina, vulva, cavidad orofaríngea y pene.
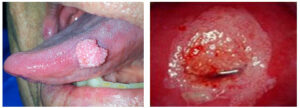
13.¿Una vez aparece, puede ser reincidente a lo largo de la vida?
Una infección relativizada en principio no tiene porque reincidir ( 90% de negativización a los 2 años), pero sabemos que por el tipo de comportamiento peculiar que presentan pueden eludir el sistema inmune y no generar inmunidad definitiva siendo posible en algunos casos la re-infección y la reactivación.
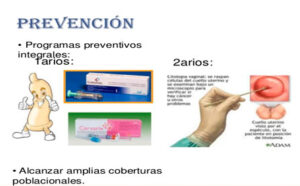
14. ¿Cómo puede prevenirse su aparición?
Mediante el uso de preservativo (previene en torno a un 70% ya que como se ha indicado se trata de un virus de contacto) y mediante la vacunación.
La manera más eficaz de prevenir un virus y mediante inmunidad generada por una vacuna pre-exposición.
En Catalunya se vacuna en 6º de primaria a todas las niñas desde 2008, el objetivo es hacerlo extensible a niños por un principio de no – discriminación. La vacuna está recomendada en niños/niñas mujeres y hombres sin límite de edad, aunque existen colectivos con mayor susceptibilidad a adquirirlo y/o desarrollarlo donde la vacuna está financiada: inmunodeprimidos, VIH+, trabajadores sexuales, varones homosexuales, mujeres que previamente han desarrollado el virus (sometidas a una conización o exéresis parcial del cérvix uterino).
15. ¿Se ha constatado un aumento de este virus en la población en los últimos años?
Los cambios en la conducta sexual en los últimos años junto con el aumento del conocimiento sobre el virus han denotado un importante aumento de la prevalencia de este virus que hoy por hoy es la ETS más prevalente con la peculiaridad de ser prácticamente asintomática por lo que la prevención tanto primaria (vacuna + preservativo) como secundaria ( detección de VPH + citología) son extremadamente importantes.



Leave A Comment